Il sistema della Long Term Care (LTC) in Italia ha un forte bisogno di rivedere quei costrutti organizzativi e di servizio che rendono complicato attuare interventi tempestivi ed efficaci. L’emergenza CoViD-19 ha messo in seria e drammatica difficoltà tutto il settore LTC con particolare impatto sulle RSA (1) (2), mettendo in evidenza una fragilità e una frammentazione di base che hanno agito a scapito delle persone fragili e dei caregiver.
Un sistema, in altre parole, che risulta ancora immaturo nella sua governance, privo di un efficace modello d’integrazione tra i servizi sociosanitari presenti sul territorio e incapace di valorizzare competenze e capacità. Tutto questo, naturalmente, compromette la possibilità di garantire autonomia e indipendenza, salute e integrità psico-fisica per gli over65, e di sostenere al tempo stesso i nuclei familiari (3).
Il fabbisogno di LTC in Italia riguarda in larga parte persone affette da cronicità, che, in base ai dati del 2018, sono circa il 41% della popolazione italiana (quasi 25 milioni di persone, dei quali circa 13 milioni soffrono di almeno due patologie) (4). È ben noto il dato dei 2,9 milioni di over65 non autosufficienti, di cui solo il 50% risulta assistito da servizi LTC con intensità comunque molto diversificate e disomogenee. Ad esempio, si contano 300.000 posti letto nelle RSA, gestiti con attenzione prevalente alla domanda di accesso. E sono solo 16 le ore medie annue di assistenza domiciliare infermieristica (ADI): un quantitativo del tutto insufficiente per garantire una risposta efficace ai bisogni di assistenza e cura. A questi dati si aggiungono le badanti regolari per un ulteriore 14%, ma sappiamo che il numero di badanti stimate a livello nazionale supera il milione. In sintesi, considerando il fabbisogno di LTC per gli over65, possiamo stimarne un 36% in carico né a servizi LTC, né a badanti regolari (5).
Le demenze
In questo scenario generale, le demenze emergono come un’importante e critica parte del fabbisogno di LTC. A livello globale, nel 2010 erano 35,6 milioni le persone affette da demenza e la stima per il 2050 è il triplo. Con 7,7 milioni di nuovi casi all’anno nel mondo e costi correlati di 604 miliardi di dollari, le demenze si presentano come una “priorità mondiale di salute pubblica” (6).
In Italia si contano circa un milione e 100 mila persone affette da demenza, di cui circa il 60% con demenza di Alzheimer. Quasi il 78% di queste persone ha un’età superiore agli 80 anni, con prevalenza sulle donne. Si tratta di un fenomeno assai rilevante, come evidenziano recenti ricerche dell’Istituto Superiore di Sanità (ISS) svolte durante la pandemia (7).
L’Italia ha pubblicato il suo Piano Nazionale delle Demenze (PND) nel 2015 (8), con la definizione del Percorso Diagnostico Terapeutico Assistenziale (PDTA) dedicato alla demenza attuato dai Centri per i Disturbi Cognitivi e le Demenze (CDCD) (9). L’aumento della consapevolezza, la riduzione dello stigma e il miglioramento della qualità della vita per le persone con demenza e i loro familiari sono obiettivi primari del PND, da perseguire anche con strategie di coinvolgimento personale e familiare. Perciò il PND identifica come fondamentale lo sviluppo di una rete integrata di servizi per una presa in carico sul territorio continuativa, allargata anche a familiari e caregiver.
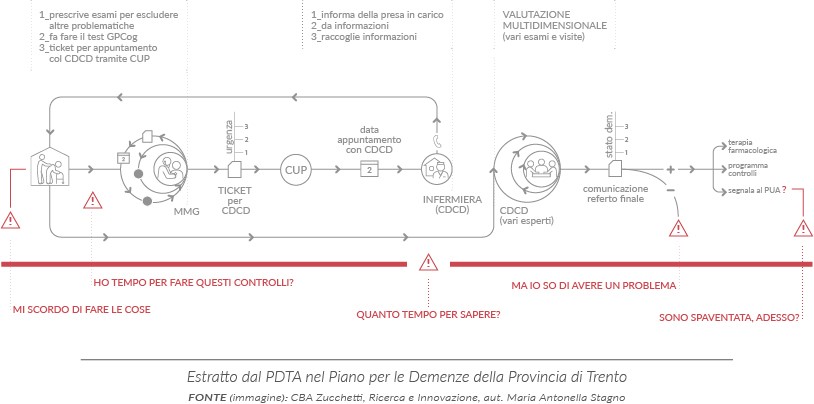
Tuttavia, anche in zone con un sistema LTC sviluppato risulta ancora complesso attivare su larga scala un’efficace integrazione dei servizi sanitari e socioassistenziali per le demenze e i disturbi cognitivi, considerando:
- La poca consapevolezza e la frequente minimizzazione dei sintomi premonitori;
- La ridotta disponibilità di informazioni e orientamento sui servizi di sostegno pratico e supporto morale e psicologico;
- L’importanza dell’aspetto relazionale e di assistenza nelle fasi di accesso al percorso;
- Le difficoltà della famiglia a organizzare l’assistenza, la supervisione, la gestione quotidiana, anche per le persone meno gravi;
- La gestione della quotidianità delle persone affette da demenza non grave o senza diagnosi, che affrontano una riduzione progressiva delle competenze.
L’evoluzione delle RSA nei sistemi dei servizi LTC
CBA ha condotto approfondimenti in Lombardia, Veneto e Trentino, con uno studio qualitativo sull’evoluzione del ruolo delle RSA nel sistema dei servizi LTC nel post-pandemia. È emersa la preoccupazione per l’assistenza a domicilio delle persone con sintomi di demenza early-mind (senza diagnosi o con Mild Cognitive Impairment, CDR scale (11) tra 0,5 e 2), con le difficoltà relative che portano spesso a una precoce istituzionalizzazione in RSA. Infatti, queste persone nell’80% dei casi risiedono al proprio domicilio assistite da familiari o badanti, mentre per il restante 20% si trovano in strutture RSA, dove rappresentano il 60% del totale degli ospiti residenti (12).
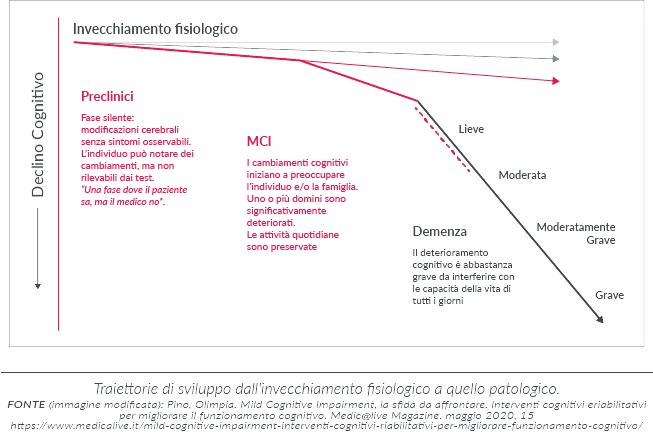
Peraltro, mancano ad oggi terapie efficaci nel trattamento del MCI e nelle persone anziane è molto importante la sovrapposizione tra deterioramento cognitivo e depressione: con il termine pseudodemenza si definisce la condizione medica in cui la depressione si manifesta clinicamente con un importante deterioramento cognitivo al punto da essere “scambiata” per una demenza (14).
Orientamenti per la LTC post-pandemia
A seguito dell’evento “pandemia” si rileva la crescente attenzione degli enti di governo verso lo sviluppo e il rafforzamento dei servizi di assistenza territoriale e di LTC. Gli scenari attuali confermano le priorità d’intervento da tempo evidenziate da autorevoli studi e ricerche (15). La sinergia tra sociale e sanitario può fare da asse portante per nuovi modelli di LTC, per rispondere ai bisogni dei cittadini superando i limiti dei servizi e della governance attuale, a patto – aggiungiamo noi – di valorizzare esperienze e competenze disponibili, con l’auspicio che la normativa sia tempestiva e aderente alla realtà (16).
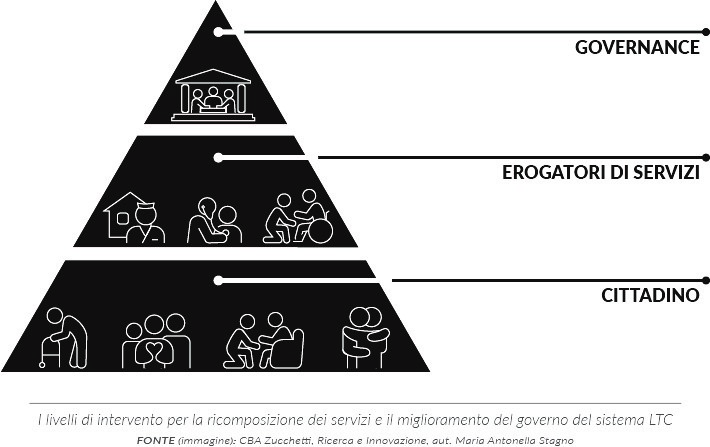
L’impostazione del PNRR (17) e delle bozze di AGENAS (18) è sulla prossimità dei servizi ai cittadini: cure domiciliari, infermiere di famiglia e comunità, centrali operative, case della comunità e unità di continuità assistenziale sono manifestazioni di una crescente identificazione del territorio e del domicilio come setting di presa in carico, cura e assistenza (almeno in base a quanto dichiarato e in elaborazione). Emerge in questi provvedimenti la prospettiva di una visione unitaria e coesa tra i vari attori che operano nella LTC: l’attivazione di reti trasversali di provider andrebbe a ricomporre ed estendere i servizi, realizzando punti di contatto vicini (prossimi) alle comunità. A questo proposito, evidenziamo che risulterà rilevante e strategico affrontare anche il tema dell’integrazione tra offerta pubblica e privata, vista la eterogeneità d’offerta sui territori (19) (20).
Demenze, territorio e RSA
Pensando alle esperienze dei centri Alzheimer, le RSA si pongono a cavallo tra sociale e sanitario, e possono sviluppare una presa in carico della persona fragile olistica, sostenibile e continuativa. Le RSA mostrano quindi caratteristiche potenzialmente adatte per interpretare il ruolo di hub di prossimitàper le persone affette da demenza e le loro famiglie. Identifichiamo la concreta possibilità di evolvere il ruolo delle RSA all’interno della comunità, qualificandole con servizi aggiuntivi per portare sul territorio conoscenze, competenze e professionalità, intercettando i bisogni in un’ottica di monitoraggio e prevenzione. In questo modo, le RSA sarebbero parte attiva nelle reti territoriali, uscendo dallo stereotipo di “casa di riposo” (21).
Psicogeriatria e dati digitali
A seguito degli approfondimenti collegati all’evoluzione possibile dei servizi delle RSA (con particolare riferimento alle demenze) CBA ha attivato un proficuo dialogo con l’Associazione Italiana di Psicogeriatria (AIP), portatrice di profonde e articolate conoscenze sui problemi psichici degli anziani e sul mondo delle RSA. Riprendendo le parole del prof. Marco Trabucchi, presidente di AIP, “La Psicogeriatria insegna agli operatori sanitari e del sociale l’ascolto del bisogno, e come lo si può comprendere attraverso la vicinanza, lo sguardo, il colloquio e, in maniera particolare, attraverso la valutazione multidimensionale strutturata.”[1].
Il sostegno e la collaborazione di CBA all’iniziativa “Seminari di Psicogeriatria” vuole evidenziare il valore del dato digitale per produrre informazione nei percorsi clinici di presa in carico delle persone affette da demenza: i temi discussi sono integrati con le acquisizioni più recenti circa le possibilità offerte dalle tecnologie digitali.
Il dato digitale si propone quindi col ruolo di mediatore e raccordo tra professionalità e servizi diversi, fornendo strumenti di analisi per conoscere il profilo epidemiologico e gli indicatori correlati ai bisogni e agli esiti di salute delle persone assistite, concretizzando una “innovazione guidata dalle evidenze e dalla digitalizzazione” (22)[2].
Vuoi saperne di più sulle possibilità e le prospettive future per le RSA?
Riferimenti
1. Istituto Superiore di Sanità. Survey nazionale sul contagio COVID-19 nelle strutture residenziali e sociosanitarie – Report Finale. Roma : Istituto Superiore di Sanità, 2020.
2. Comas-Herrera, Adelina, et al. Mortality associated with COVID-19 in care homes: international evidence. s.l. : International Long Term Care Policy Network, 2021.
3. Commissione per la riforma della assistenza sanitaria e sociosanitaria per la popolazione anziana. Carta per i Diritti delle Persone Anziane e i Doveri della Comunità. Vincenzo Paglia. [Online] 07 09 2021. [Riportato: 14 09 2021.] https://www.vincenzopaglia.it/wp-content/uploads/2021/09/CARTA-PER-I-DIRITTI-DEGLI-ANZIANI-E-I-DOVERI-DELLA-COMUNITA-def-52021.pdf.
4. Istituto di Sanità Pubblica – Sezione di Igiene. Rapporto Osservasalute 2019 – Scenari futuri: la cronicità. Roma : Università Cattolica del Sacro Cuore, 2020. ISBN 9788898870608.
5. Fosti, Giovanni e Notarnicola, Elisabetta. Prospettive dai servizi, dai gestori e dalle policy regionali: Secondo rapporto osservatorio Long Term Care. Milano : EGEA, 2019.
6. World Health Organization. Dementia: a public health priority. Ginevra : World Health Organization, 2012. ISBN 978 92 4 156445 8.
7. Tavolo per il monitoraggio e implementazione del Piano Nazionale delle Demenze. Indicazioni ad interim per un appropriato sostegno alle persone con demenza nell’attuale scenario della pandemia di COVID-19 – Versione del 23 ottobre 2020. Roma : Istituto Superiore di Sanità, 2020. n. 61/2020.
8. Presidenza del Consiglio dei Ministri Conferenza Unificata. Piano Nazionale delle Demenze. Roma : G.U. Serie Generale , n. 9 del 13 gennaio 2015, 2014.
9. Tavolo per il monitoraggio del recepimento ed implementazione del Piano Nazionale Demenze. Linee di indirizzo Nazionali sui Percorsi Diagnostico Terapeutici Assistenziali per le demenze. Roma : Ministero della Salute, 2017.
10. Servizio politiche sanitarie e per la non autosufficienza, Ufficio politiche a favore delle persone non autosufficienti. Piano provinciale demenze XVI legislatura. Trento : Giunta della Provincia autonoma di Trento, 2021.
11. Hughes, Charles P., et al. A New Clinical Scale for the Staging of Dementia. British Journal of Psychiatry. 1982, Vol. 140, 6.
12. Ricci, Giovanna. Social Aspects of Dementia Prevention from a Worldwide to National Perspective: A Review on the International Situation and the Example of Italy. Behavioural Neurology. 2019.
13. Pino, Olimpia. Mild Cognitive Impairment, la sfida da affrontare. Interventi cognitivi e riabilitativi per migliorare il funzionamento cognitivo. Medic@live Magazine. maggio 2020, 15.
14. Società Italiana di Gerontologia e Geriatria. Manuale di Competenze in Geriatria. SIGG. [Online] [Riportato: 26 ottobre 2021.] https://www.sigg.it/wp-content/uploads/2018/05/Item-5_Valutazione-e-diagnosi-differenziale-della-compromissione-cognitiva.pdf.
15. Fosti, Giovanni, Notarnicola, Elisabetta e Perobelli, Eleonora. Le prospettive per il settore socio-sanitario oltre la pandemia. Terzo rapporto osservatorio Long Term Care. Milano : EGEA, 2021.
16. Quotidiano Sanità. Covid e Rsa. “Potenziata attività di sorveglianza attiva e di monitoraggio in queste strutture”. quotidianosanità.it. [Online] 22 maggio 2020. [Riportato: 26 ottobre 2021.] http://www.quotidianosanita.it/governo-e-parlamento/articolo.php?articolo_id=85493.
17. Governo Italiano. Piano Nazionale di Ripresa e Resilienza. www.governo.it. [Online] [Riportato: 26 ottobre 2021.] https://www.governo.it/sites/governo.it/files/PNRR.pdf.
18. Gruppo di lavoro AGENAS per l’assistenza territoriale. Modelli e standard per lo sviluppo dell’Assistenza Territoriale nel Sistema Sanitario Nazionale. quotidianosanità.it. [Online] 2021. [Riportato: 7 settembre 2021.] http://www.quotidianosanita.it/allegati/allegato3566666.pdf.
19. Notarnicola, Elisabetta, et al. Il cambiamento nel welfare locale : lezioni per il riposizionamento dei servizi pubblici. Milano : EGEA, 2019. 9788823846135.
20. Quotidiano Sanità. Riforma Rsa. Monsignor Paglia incontra le associazioni: “Una nuova prossimità per aiutare i nostri anziani”. quotidianosanità.it. [Online] 3 febbraio 2021. [Riportato: 26 ottobre 2021.] http://www.quotidianosanita.it/governo-e-parlamento/articolo.php?articolo_id=92150.
21. Santos, Raquel Luiza, et al. Caregivers’ quality of life in mild and moderate dementia. Arquivos de neuro-psiquiatria. 2014, Vol. 72, p. 931-937.
22. Vetrano, Davide. Anno 2020 – Stress-test della Long-Term-Care: riflettori accesi su malattie croniche e fragilità. Roma : Italia Longeva, 2020.
[1] Dalla newsletter della Associazione Italiana di Psicogeriatria del 21 ottobre 2021.
[2] Dalla prefazione del dott. A. Urbani, direttore generale della programmazione sanitaria del Ministero della Salute, al rapporto di Italia Longeva citato.




